在医学领域中,血型被普遍认为是伴随终生的遗传标记,然而近年来,关于血型“改变”的案例和研究不断涌现。一名患者长期自认为O型血,却在近期检查中被确诊为A型血,这种现象引发了公众对血型认知的重新思考。从基因检测误差到疾病影响,从技术干预到争议,血型变化的背后隐藏着复杂的科学原理与社会意义。
一、血型变化的医学真相
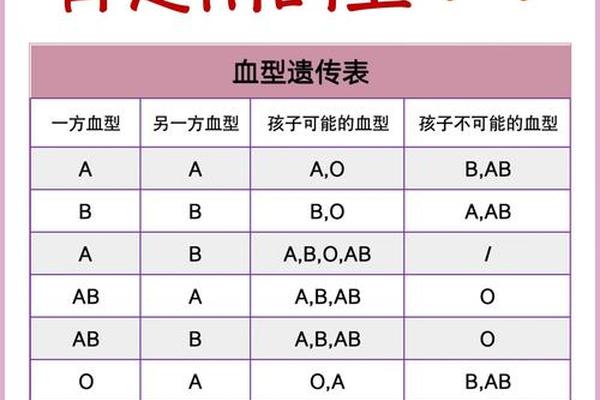
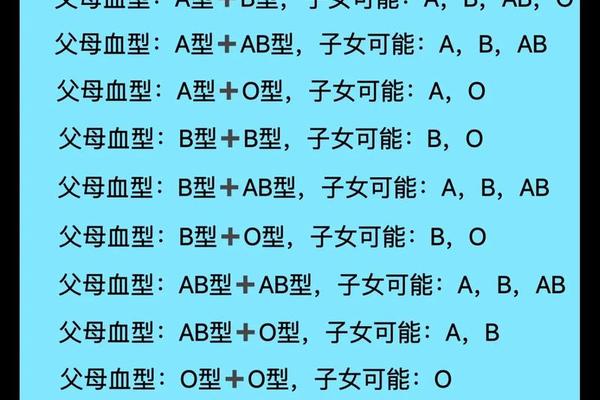
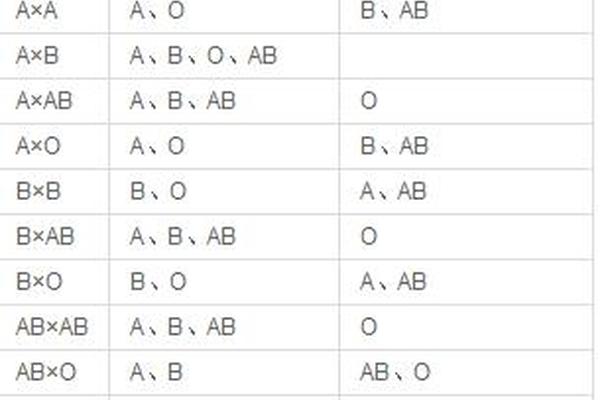
血型本质是由红细胞表面抗原决定的遗传性状。ABO血型系统中,A型血携带A抗原,O型血则缺乏A、B抗原。传统观念认为,血型由基因决定且终生不变,但实际情况中存在两种“改变”类型:基因层面的真实改变与抗原表达的暂时性变化。
在造血干细胞移植案例中,患者接受供者后,其造血系统被完全替换,血型会永久转变为供者类型。例如,O型血患者接受A型供体后,新生红细胞将表达A抗原。这种改变源于造血干细胞的基因替换,属于生物学意义的真实变化。
另一种常见情况则是检测误差或疾病干扰导致的“假性变化”。例如,急性白血病患者因红细胞抗原表达减弱,常规检测可能误判为O型血;而A型亚型(如A2)由于抗原数量少,易被漏检误判为O型。这类变化并未改变基因本身,而是抗原表达水平波动引发的表象。
二、科学突破:血型的人工转换
近年来,酶催化技术为血型转换提供了全新思路。科学家发现,肠道细菌(如嗜黏蛋白阿克曼菌)分泌的特定酶能精准剪切A抗原末端的N-乙酰半乳糖胺,将A型血转化为O型。2025年东南大学团队通过工程化融合酶技术,在5分钟内实现99%的A→O转化效率,且冷冻电镜解析了关键酶的活性位点。
这项技术的核心在于消除红细胞表面的抗原标记。O型血因缺乏A、B抗原而成为“万能供血者”,人工转化可缓解血液短缺问题。加拿大研究团队早前利用咖啡豆提取的酶实现B→O转换,而新型酶组合的催化效率提升30倍,已进入临床试验阶段。完全清除残留抗原仍是技术难点,微小残留仍可能引发免疫反应。
三、认知误区与社会影响
血型“改变”常被误读为基因突变或问题。2023年武汉某医院发现,51岁的邓女士实际为A2亚型血,但因常规检测灵敏度不足长期被误判为O型。这类案例揭示公众对血型检测复杂性的认知缺失:血型鉴定需结合正反定型、吸收放散试验等多重手段,简单试纸筛查易产生误差。
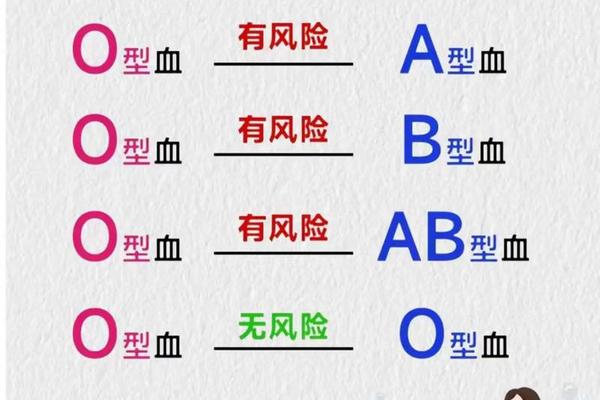
在文化层面,血型与性格、命运等伪科学关联仍广泛传播。例如O型血“长寿”“抗癌”等谣言缺乏严谨证据,反而掩盖了其出血风险较高的医学事实。影视剧中的“滴血认亲”桥段,将血型相容性等同于亲缘关系,这种错误观念可能引发家庭信任危机。
四、争议与未来方向
人工血型转换技术虽具临床价值,但也面临挑战。转化后的“类O型血”若残留抗原,可能危及受血者生命;而大规模应用可能削弱无偿献血体系的公平性。基因编辑技术的发展使人为修改血型成为可能,但涉及生命本质的干预需谨慎立法。
未来研究应聚焦三大方向:其一,开发高灵敏度检测技术,减少亚型误判;其二,优化酶转化工艺,确保抗原清除彻底性;其三,建立人工血型数据库,实现精准输血管理。医学界还需加强公众科普,厘清血型科学的真实边界。
血型从“不变”到“可变”的认知演进,折射出医学技术的突破与人类对生命复杂性的敬畏。无论是自然因素引发的抗原表达波动,还是人工干预带来的血液革命,都需要在科学严谨性与安全性之间寻求平衡。唯有建立多维度的血型管理体系,才能真正实现“血型自由”背后的医学理想。