人类血型系统是免疫学领域的重要分类标准,其中ABO血型作为最早被发现且临床意义最显著的系统,其抗原与抗体的相互作用构成了输血医学的基石。A型血作为ABO系统中的核心类型之一,其特征表现为红细胞表面存在A抗原,而血清中则含有抗B抗体。这种独特的免疫学特性不仅决定了A型血个体的生理特征,更在输血安全、疾病易感性及遗传机制研究中具有深远意义。本文将从分子生物学、临床实践、遗传学等多维度深入剖析A型血的抗原-抗体系统,揭示其复杂的生物学本质。
抗原与抗体的生物学基础
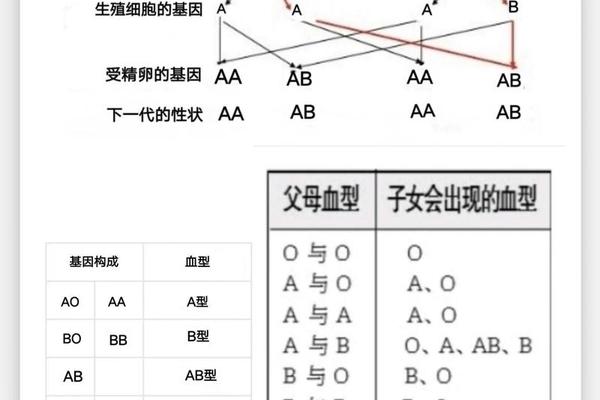
A型血的核心特征在于红细胞膜上的A抗原,其本质是由糖基转移酶催化形成的糖蛋白复合物。根据ABO基因编码的酶活性差异,A抗原的形成依赖于H抗原的前体结构。H抗原是ABO系统的基础,由FUT1基因编码的岩藻糖转移酶催化产生。当个体携带A等位基因时,该基因编码的α-1,3-N-乙酰半乳糖胺转移酶会在H抗原的β-D-半乳糖末端添加N-乙酰半乳糖胺,从而形成具有免疫原性的A抗原。这种糖基化修饰使得红细胞表面呈现独特的抗原表位,成为免疫系统识别的重要标记。
在血清抗体层面,A型血个体天然存在抗B抗体。这种现象源于免疫系统对非自身抗原的识别机制:由于A型血红细胞仅表达A抗原,免疫系统通过负选择清除针对自身抗原的B细胞克隆,同时保留对B抗原敏感的淋巴细胞。这些B细胞分化为浆细胞后,持续分泌IgM类抗B抗体。这种抗体的产生无需外界抗原刺激,属于天然抗体范畴,其效价在出生后6-12个月达到成人水平。值得注意的是,抗B抗体的效价存在个体差异,可能与肠道菌群暴露程度及环境抗原的交叉反应有关。
亚型系统的复杂性与影响
A型血并非单一类型,其包含多个亚型,其中A1和A2亚型最具临床意义。A1亚型红细胞同时表达A和A1抗原,而A2亚型仅表达A抗原。这种差异源于ABO基因的突变:A2等位基因存在1059-1061位点的胞嘧啶缺失,导致编码的转移酶催化活性降低,无法形成完整的A1抗原表位。血清学检测显示,A1型红细胞与抗A1试剂呈现强凝集反应,而A2型反应较弱,这种特性可能造成血型误判风险。
血清抗体层面,约1-2%的A2型个体会产生抗A1抗体。这种抗体属于IgG类,在37℃仍保持活性,可能引发输血反应。当A2型受血者接受A1型血液时,抗A1抗体会与供体红细胞的A1抗原结合,激活补体系统导致溶血。更罕见的情况如A3、Ax等弱亚型,其红细胞抗原表达量仅为标准A型的1%,常规血型检测可能误判为O型,需通过吸收放散试验或分子检测确诊。
临床输血的安全实践
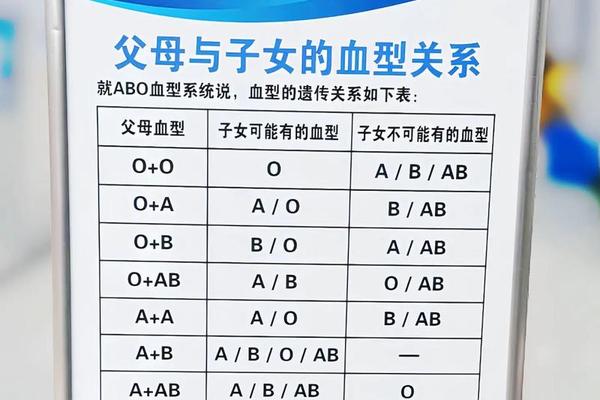
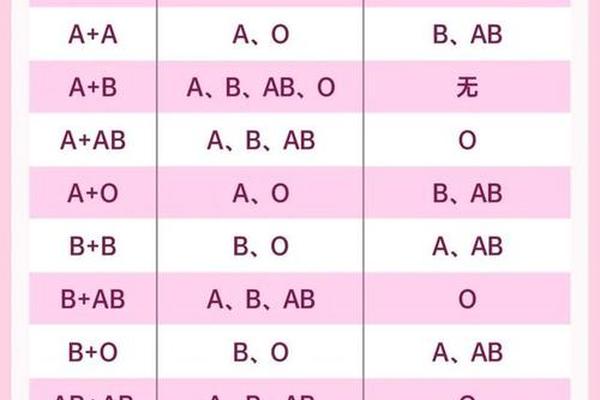
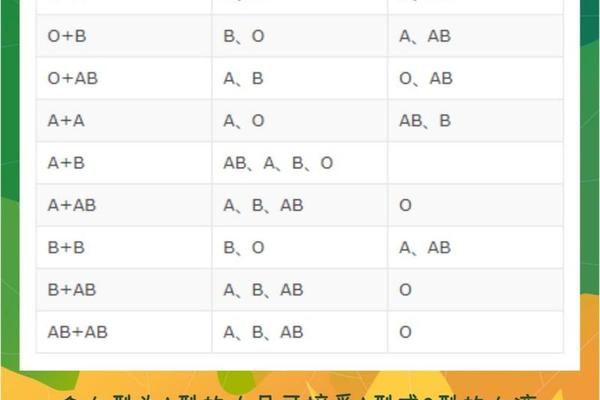
在输血医学中,A型血的抗原-抗体特性直接影响临床决策。根据交叉配血原则,A型受血者首选同型输血。当输注B型或AB型血液时,供体红细胞表面的B抗原会与受者血清中的抗B抗体发生Ⅱ型超敏反应,导致急性溶血。特殊情况下的异型输血需遵循"少量、慢速"原则,例如O型红细胞因缺乏A/B抗原可作为"万能供体",但需去除血浆中的抗A抗体以降低风险。
现代血库采用多重质控措施应对亚型风险。对于A2型供血者,需使用特异性抗A1试剂复核;而接受器官移植的A型患者,需检测是否存在抗A1抗体以避免移植物排斥。近年发展的快速检测技术如胶体金试纸条,通过包被抗人免疫球蛋白抗体,可在急诊场景下10分钟内完成主侧/次侧交叉配血,显著提升输血安全性。
遗传机制与进化意义
ABO基因位于9号染色体长臂(9q34),其多态性决定血型表型。A型血个体携带IA等位基因,该基因包含7个外显子,编码的糖基转移酶具有高度底物特异性。群体遗传学研究表明,A型基因频率呈现明显地域差异:在欧洲人群中约占40%,而在东亚地区约为25-30%,这种分布可能与传染病选择压力相关。例如,某些研究表明A抗原与霍乱弧菌受体存在分子模拟,可能增强携带者的抗感染能力。
从进化视角看,ABO系统的多态性维持机制仍是未解之谜。中性选择理论认为,A/B抗原的多样性源于基因漂变;而平衡选择假说指出,不同血型对病原体的差异易感性驱动了多态性延续。近期全基因组关联研究发现,ABO位点与血管疾病、肿瘤转移等表型存在关联,提示血型抗原可能参与细胞信号调控。
与其他血型系统的相互作用
A型血的临床影响还需考虑与其他血型系统的交叉作用。Rh血型系统中,D抗原阴性个体接受阳性血液时产生的抗D抗体,会与A型抗原协同增强溶血反应强度。在罕见血型方面,孟买型个体虽表现为O型特征,但其H抗原缺失导致无法正常形成A抗原,这类患者只能接受同型输血,凸显血型系统复杂性的临床挑战。

在免疫疾病领域,A型抗原与自身抗体间存在微妙联系。系统性红斑狼疮患者中,抗DNA抗体与A抗原的交叉反应率显著高于其他血型,这可能解释A型个体较高的自身免疫病发病率。新型冠状病毒的刺突蛋白与A抗原具有类似糖基化结构,部分研究指出A型血个体感染后重症风险增加,但该结论仍需大样本验证。
总结与展望

A型血的抗原-抗体系统是生物学精密调控的典范,其分子机制深刻影响着临床实践与基础研究。随着单细胞测序技术的发展,未来可深入解析A抗原特异性B细胞的发育轨迹;而CRISPR基因编辑技术的应用,或将实现血型抗原的人工调控,为稀有血型患者开辟新的治疗路径。在临床层面,建立高灵敏度的亚型检测标准化流程,开发广谱相容性血液制品,仍是输血医学亟待突破的方向。对A型血系统的持续探索,不仅关乎个体医疗安全,更将为免疫识别、进化医学等基础学科提供关键启示。